Hidrotórax hepático
| Hidrotórax hepático | ||
|---|---|---|
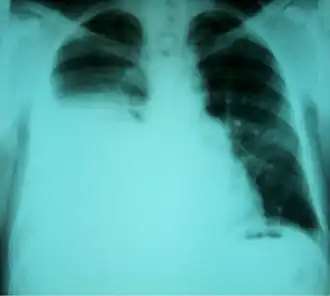 Radiografía de tórax que muestra un hidrotórax hepático en una persona con cirrosis | ||
| Síntomas | Tos, dificultad para respirar e insuficiencia respiratoria | |
| Causas | Cirrosis hepática, ascitis | |
| Diagnóstico | Análisis del líquido pleural | |
| Tratamiento | Tratamiento médico, toracocentesis, trasplante de hígado, cuidados paliativos | |
| Pronóstico | Pobre | |
El hidrotórax hepático es una forma rara de derrame pleural que se produce en personas con cirrosis hepática. Se define como un derrame de más de 500 ml en personas con cirrosis hepática que no está causado por una enfermedad cardiaca, pulmonar o pleural. Se encuentra en el 5-10% de las personas con cirrosis hepática y en el 2-3% de las personas con derrames pleurales. En casos de cirrosis hepática descompensada, la prevalencia aumenta significativamente hasta el 90%.[1]Más del 85% de los casos se dan en el lado derecho, el 13% en el izquierdo y el 2% en ambos.[2] Aunque es más frecuente en personas con ascitis grave, también puede darse en personas con ascitis leve o sin ascitis. Los síntomas no son específicos y afectan principalmente al sistema respiratorio.
El diagnóstico se basa en la existencia de cirrosis hepática, acumulación de líquido en el abdomen (ascitis) y análisis del líquido. El líquido tiene un bajo contenido en proteínas. La enfermedad se trata principalmente con medidas médicas, como el ajuste de la dieta y el uso de diuréticos. Cuando la afección no responde, se conoce como hidrotórax hepático refractario: el tratamiento incluye la inserción de una derivación portosistémica intrahepática transyugular (DPIT). El único tratamiento curativo es el trasplante de hígado. El pronóstico suele ser desfavorable, especialmente en los casos refractarios, debido a que la mayoría de las personas no son aptas para el trasplante.[3]Sin embargo, el trasplante indica un pronóstico favorable; un estudio de casos demostró que la afección no tenía ningún efecto en los resultados posteriores al trasplante.[1]
Síntomas
La afección no presenta síntomas específicos, como ocurre con la ascitis y otras manifestaciones de aumento de la presión en la vena porta causadas por una enfermedad hepática. El líquido pleural causa síntomas con mucha más facilidad que el líquido ascítico, debido al menor volumen de la cavidad pleural en comparación con la cavidad abdominal. Los principales síntomas suelen estar relacionados con los de la cirrosis hepática y la ascitis.[4] Con menos frecuencia, puede ser la única manifestación de la enfermedad hepática crónica. Los síntomas dependen de muchos factores, como el volumen del derrame, la rapidez con que se acumula y la presencia de enfermedad cardiopulmonar. La afección puede no causar síntomas y detectarse incidentalmente mediante exploraciones médicas, o puede causar grandes derrames pleurales que den lugar a síntomas respiratorios como tos, dificultad para respirar, bajo nivel de oxígeno en sangre e insuficiencia respiratoria.[5] En general, las personas son más sensibles a los derrames pleurales que a la ascitis; derrames mucho más pequeños pueden causar síntomas.[6] La mayoría de las personas presentan dificultad respiratoria progresiva y menor tolerancia al ejercicio. En raras ocasiones, puede haber casos agudos que acumulen líquido rápidamente y provoquen un colapso circulatorio.[7]
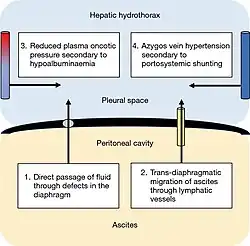
Causas
La afección está causada por la hipertensión portal derivada de una enfermedad hepática. Se desconoce el mecanismo causal, pero se han propuesto varios, que son similares a los que subyacen a la ascitis.[4][2] La teoría más aceptada es que el líquido originado por la ascitis viaja a través de defectos en el diafragma hasta la cavidad pleural. Estos defectos existen en la población normal. Los defectos suelen medir menos de 1 centímetro y son más frecuentes en el lado derecho, posiblemente debido a la mayor prevalencia de tejido tendinoso por su proximidad al hígado. Al microscopio, parecen discontinuidades en los haces de colágeno que forman la parte tendinosa del diafragma.[4] En el hidrotórax hepático, la presión creada por la ascitis y el adelgazamiento del diafragma causado por la desnutrición hacen que los defectos aumenten de tamaño. Las bolsas de peritoneo pueden herniarse a través de estos defectos; si se rompen, se crea una comunicación pleuroperitoneal. El líquido pasa del abdomen a la cavidad pleural a través de un gradiente de presión entre las cavidades. Si el líquido se acumula más rápido de lo que puede salir a través de la absorción de la membrana pleural, se produce un hidrotórax hepático.[2]
Diagnóstico
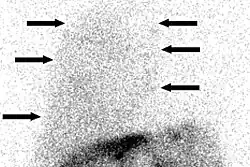
Los síntomas más notables suelen ser los de la cirrosis y la hipertensión portal.[4] La mayoría de las personas afectadas muestran signos de enfermedad hepática terminal. El diagnóstico implica la extracción del líquido mediante toracocentesis; tras esto, se analiza el líquido para diagnosticar y descartar otras causas.[7] El líquido puede analizarse en busca de suero, proteínas, albúmina, lactato deshidrogenasa y recuento celular. El líquido es un trasudado y es similar al líquido que se encuentra en la ascitis.[4]Puede haber un mayor contenido de proteínas y albúmina en el hidrotórax hepático debido a que la pleura absorbe el agua.[5] Para descartar causas de derrame pleural relacionadas con el corazón, se puede realizar un ecocardiograma. Las comunicaciones pleuroperitoneales se detectan mejor mediante gammagrafía peritoneal. Se ha descrito que el hidrotórax sin ascitis se da hasta en el 20% de las personas con cirrosis, pero sólo se detecta en el 7% de los casos mediante TC y ecografía.[4]
Esta afección puede confundirse con un quilotórax, que también puede darse en personas con cirrosis. Además, el líquido del quilotórax es mucho más rico en triglicéridos y tiene un aspecto lechoso. Otro diagnóstico diferencial más grave es el empiema bacteriano espontáneo, que conlleva una elevada tasa de mortalidad incluso con tratamiento. Sin embargo, el líquido tiene una concentración de neutrófilos mucho mayor que en el hidrotórax hepático. El empiema bacteriano espontáneo puede producirse incluso sin ascitis. Además, puede haber otros síntomas de infección, como fiebre.[1]
Manejo
Dado que la afección está causada por la filtración de líquido ascítico, el tratamiento se centra en el control de la ascitis y la enfermedad hepática descompensada. Algunas personas responden al tratamiento médico. En hasta un 26% de los casos, la afección no responde al tratamiento médico, en cuyo caso se conoce como hidrotórax hepático refractario. Para estas personas, el primer tratamiento de elección es la inserción de una derivación portosistémica intrahepática transyugular. El único tratamiento curativo es un trasplante de hígado. Además, el tratamiento implica abordar la causa subyacente de la enfermedad hepática, como el consumo de alcohol o la hepatitis vírica.[6]
Tratamiento médico
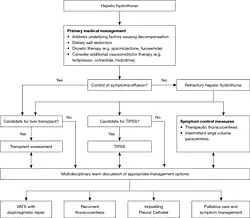
El tratamiento médico es el principal. Aunque es sencillo, barato y no invasivo, tiene una alta tasa de fracaso y conlleva un riesgo de lesión renal aguda e insuficiencia renal. La reducción del sodio en la dieta y el uso de diuréticos pueden ayudar a reducir la ascitis y detener el crecimiento del derrame. El objetivo del tratamiento médico es una dieta baja en sodio de 70-90 mmol al día y perder 0,5 kg/día de peso en los pacientes sin edema, y 1 kg/día en los pacientes con edema. Por lo general, la modificación de la dieta no es suficiente; entonces, los diuréticos son la siguiente línea de tratamiento. Pueden utilizarse conjuntamente un agente distal y un diurético de asa para hacer que los riñones excreten al menos 120 mEq/día de sodio a través de la orina. Los antagonistas de los receptores de aldosterona, como la espironolactona, actúan reduciendo la absorción de sodio en los túbulos renales distales. Si la respuesta es insuficiente, se añade un diurético de asa.[1]La cantidad de sodio excretada en la orina se controla antes y durante el tratamiento para ajustar la dosis del diurético en función de la respuesta.[5]Además, los vasoconstrictores, como la midodrina, pueden ayudar a aumentar la producción de sal por los riñones.[6]
_in_progress.jpg)
Hidrotórax hepático refractario
Para las personas con hidrotórax hepático refractario, el único tratamiento definitivo es un trasplante de hígado. Sin embargo, la mayoría de las personas con esta afección no son aptas para el trasplante, y la mayoría de las que han fallecido lo esperaban. No obstante, otros tratamientos pueden mejorar los síntomas, aumentar la supervivencia y, en el mejor de los casos, dar tiempo hasta que se disponga de un trasplante de hígado.[4] La idoneidad para el trasplante de hígado se determina mediante la puntuación UKELD; una puntuación >49 indica la necesidad de inclusión en la lista de trasplantes. Otros indicadores son la aparición de un empiema y la insuficiencia del hígado sintético.[1]
Derivación portosistémica intrahepática transyugular
El principal tratamiento en los casos de hidrotórax hepático refractario es la inserción de una derivación portosistémica intrahepática transyugular (DPIT). El DPIT descomprime el sistema portal, reduciendo la presión venosa portal y el líquido en el abdomen; se calcula que funciona en el 70-80% de los casos. Sin embargo, no mejora el pronóstico en las personas con hepatopatía terminal.[8]En personas con disfunción hepática grave, la DPIT puede causar insuficiencia hepática, ya que desvía la sangre fuera del hígado.
Toracocentesis
La toracocentesis, aunque suele ser segura, sólo proporciona un beneficio temporal, ya que el líquido tiende a regresar rápidamente.[5]Otras posibles complicaciones pueden ser dolor, empiema, hemotórax y enfisema subcutáneo.[9]El uso repetido de la toracocentesis aumenta el riesgo de complicaciones; una revisión ha indicado que el riesgo acumulado de complicaciones como neumotórax y hemotórax se aproxima al 12%.[9]En los casos con ascitis, realizar inicialmente una paracentesis para drenar el líquido ascítico puede ayudar a reducir la probabilidad de recurrencia.[6]
Otros tratamientos
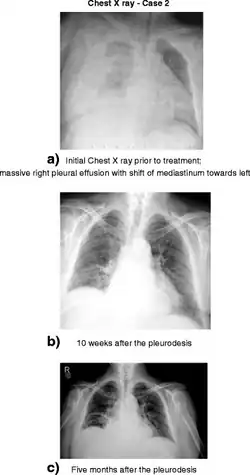
En los casos en los que el DPIT está contraindicado, otra opción de tratamiento es insertar un catéter pleural permanente (CIP).[10]Los tratamientos pleurales suelen tener una alta tasa de complicaciones;[9]en un estudio de casos, los que recibieron CIP tuvieron mayores tasas de complicaciones a pesar de someterse a un número significativamente menor de procedimientos.[6]Como último recurso, se puede utilizar la pleurodesis en personas sin ascitis; al irritar la pleura conjuntamente, puede reparar cualquier defecto en el diafragma. Sin embargo, requiere múltiples procedimientos y anestesia general. Además, la cantidad de líquido pleural producido puede superar la pleurodesis, haciendo que fracase.[9]Las complicaciones pueden incluir empiema, sepsis y shock séptico. Los tubos torácicos y los drenajes torácicos intercostales están contraindicados, ya que pueden causar pérdida de proteínas, infección, neumotórax, hemotórax y desequilibrios electrolíticos. Además, retirarlos puede suponer un reto, ya que el líquido regresa muy rápidamente después.[5] Los cuidados paliativos también pueden ayudar con los síntomas; para las personas resistentes al tratamiento relacionado con la enfermedad, no existen métodos preferidos para controlar los síntomas de esta afección.[6]
Pronóstico
El pronóstico depende en gran medida de la respuesta al tratamiento.[11]La mediana de supervivencia de las personas con esta afección es de 8 a 12 meses.[5] El líquido pleural puede infectarse, lo que provoca una pleuritis bacteriana espontánea.[7]Una puntuación de Child-Pugh mayor o igual a 10, una puntuación de MELD mayor de 15 y unos niveles de creatinina más altos indican un mayor riesgo de muerte. El uso de sonda pleural suele indicar un mal pronóstico, con tasas de mortalidad a 1 año de casi el 90% en un estudio de casos.[6] Sin embargo, si la persona responde satisfactoriamente al DPIT o al trasplante de hígado, el pronóstico puede ser más favorable; la afección no afecta a los resultados posteriores al trasplante.[1]
Epidemiología
La afección se encuentra en el 5-10% de las personas con cirrosis e hipertensión portal[12] y en el 2-3% de todos los derrames pleurales.[2] Es más frecuente en presencia de cirrosis descompensada.[7]
Referencias
- ↑ a b c d e f Wilkins, Hannah; Britt, Ellie; Bhatnagar, Malvika; Pippard, Benjamin (29 de febrero de 2024). "Hidrotórax hepático" . Journal of Thoracic Disease . 16 (2): 1662– 1673. doi : 10.21037/jtd-23-1649 . ISSN 2072-1439 . PMC 10944768 . PMID 38505059 .
- ↑ a b c d Garbuzenko, Dmitry Victorovich; Arefyev, Nikolay Olegovich (8 de noviembre de 2017). "Hidrotórax hepático: actualización y revisión de la literatura" . Revista mundial de hepatología . 9 (31): 1197– 1204. doi : 10.4254 /wjh.v9.i31.1197 . ISSN 1948-5182 . PMC 5680207. PMID 29152039 .
- ↑ Ditah, Ivo C; Al Bawardy, Badr F; Saberi, Behnam; Ditah, Chobufo; Kamath, Patrick S (8 de julio de 2015). " Stent portosistémico intrahepático transyugular para hidrotórax hepático refractario al tratamiento médico: una revisión sistemática y un metanálisis acumulativo" . Revista mundial de hepatología . 7 (13): 1797– 1806. doi : 10.4254/wjh.v7.i13.1797 . ISSN 1948-5182 . PMC 4491909. PMID 26167253 .
- ↑ a b c d e f g Singh, Amita; Bajwa, Abubakr; Shujaat, Adil (2013). "Revisión basada en evidencia del tratamiento del hidrotórax hepático" . Respiración . 86 (2): 155– 173. doi : 10.1159/000346996 . ISSN 0025-7931 . PMID 23571767 . S2CID 34109215 .
- ↑ a b c d e f Lv, Yong; Han, Guohong; Fan, Daiming (1 de enero de 2018). "Hidrotórax hepático" . Anales de hepatología . 17 (1): 33– 46. doi : 10.5604/01.3001.0010.7533 . ISSN 1665-2681 . PMID 29311408 .
- ↑ a b c d e f g Pippard, Benjamin; Bhatnagar, Malvika; McNeill, Lisa; Donnelly, Mhairi; Frew, Katie; Aujayeb, Avinash (25 de junio de 2022). "Hidrotórax hepático: una revisión narrativa" . Terapia pulmonar . 8 (3): 241– 254. doi : 10.1007/s41030-022-00195-8 . ISSN 2364-1754 . PMC 9458779 . PMID 35751800 .
- ↑ a b c d Chaaban, Toufic; Kanj, Nadim; Bou Akl, Imad (1 de agosto de 2019). "Hidrotórax hepático: una revisión actualizada sobre una enfermedad desafiante" . Pulmón . 197 (4): 399– 405. doi : 10.1007/s00408-019-00231-6 . ISSN 1432-1750 . PMID 31129701 . S2CID 164216989 .
- ↑ Banini, Bubu A.; Alwatari, Yahya; Stovall, Madeline; Ogden, Nathan; Gershman, Evgeni; Shah, Rachit D.; Strife, Brian J.; Shojaee, Samira; Sterling, Richard K. (2020). "Manejo multidisciplinario del hidrotórax hepático en 2020: una revisión y orientación basada en evidencia" . Hepatología . 72 (5): 1851– 1863. doi : 10.1002/hep.31434 . ISSN 1527-3350 . PMID 32585037 . S2CID 220072866 .
- ↑ a b c d Pippard, Benjamin; Bhatnagar, Malvika; McNeill, Lisa; Donnelly, Mhairi; Frew, Katie; Aujayeb, Avinash (1 de septiembre de 2022). "Hidrotórax hepático: una revisión narrativa" . Terapia pulmonar . 8 (3): 241– 254. doi : 10.1007/s41030-022-00195-8 . ISSN 2364-1746 . PMC 9458779 . PMID 35751800 .
- ↑ Haas, Kevin P.; Chen, Alexander C. (julio de 2017). "Catéteres pleurales tunelizados permanentes para el tratamiento del hidrotórax hepático" . Current Opinion in Pulmonary Medicine . 23 (4): 351– 356. doi : 10.1097 /MCP.0000000000000386 . ISSN 1070-5287 . PMID 28426468. S2CID 36048269 .
- ↑ Chaaban, Toufic; Kanj, Nadim; Bou Akl, Imad (1 de agosto de 2019). "Hidrotórax hepático: una revisión actualizada sobre una enfermedad desafiante" . Pulmón . 197 (4): 399– 405. doi : 10.1007/s00408-019-00231-6 . ISSN 1432-1750 . PMID 31129701 .
- ↑ Gilbert, Christopher R.; Shojaee, Samira; Maldonado, Fabián; Yarmus, Lonny B.; Bedawi, Eihab; Feller-Kopman, David; Rahman, Najib M.; Akulian, Jason A.; Gorden, Jed A. (1 de enero de 2022). "Intervenciones pleurales en el tratamiento del hidrotórax hepático" . Pecho . 161 (1): 276– 283. doi : 10.1016/j.chest.2021.08.043 . ISSN 0012-3692 . PMID 34390708 . S2CID 237054567 .