Eyaculación
La eyaculación es la expulsión de semen a través del pene en el momento del orgasmo, que se produce durante una relación sexual, por masturbación o por polución nocturna. A la primera eyaculación, en la vida de un varón, se le denomina espermarquia.
Fisiología
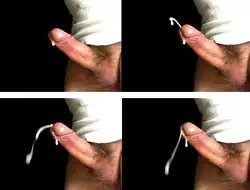
En los seres humanos se produce en dos fases:
- la emisión: en primer lugar, los conductos deferentes, vesículas seminales y la próstata se contraen, expulsando sus secreciones hacia la base de la uretra,[1] provocando tensiones en esta región. Este paso es sentido por el varón como la inminencia del orgasmo; se le llama «punto de inevitabilidad eyaculatoria».[2][3]
- la expulsión del esperma: un músculo situado alrededor de la base del pene y el ano, llamado el músculo pubococcígeo del perineo o músculo PC se contrae rítmicamente durante el orgasmo, obligando al semen a salir a través del meato uretral.[1]
La eyaculación suele ser simultánea con el orgasmo. Es excepcional eyacular sin orgasmo, y la ausencia de eyaculación como clímax de la estimulación sexual suele estar ligada a la dificultad para alcanzar el orgasmo, un trastorno que se conoce con el nombre de eyaculación retardada.[4]
Por lo general, el pene pierde su erección después de la eyaculación. El varón puede alcanzar una eyaculación cada cierto tiempo, tiempo que se denomina periodo refractario, en tanto que la mujer puede alcanzar varios orgasmos uno detrás de otro (multiorgasmo).
La fase emisiva forma parte del «reflejo eyaculatorio», bajo control del sistema nervioso simpático. La emisión no es continua, sino espasmódica. Durante la emisión, los dos ductos vasos deferentes se contraen para impulsar espermatozoides desde el epidídimo, donde estaban almacenados en la ampolla, al final de dichos vasos deferentes. El momento del comienzo de la emisión se experimenta como el «punto de no retorno» o «punto de inevitabilidad eyaculatoria».
Los espermatozoides que pasan a través de los conductos eyaculatorios se mezclan con los fluidos de las vesículas seminales, de la próstata y las glándulas bulbouretrales para formar el semen, que es eyectado a través de la uretra .[5][6] La cantidad varía dependiendo de la edad y del tiempo entre eyaculaciones.[7]
Fracciones del eyaculado
Generalmente, el semen cuenta con un pH básico, a diferencia del pH ácido vaginal. Las fracciones que componen el semen eyaculado son:
- Fracción pre-eyaculatoria. Secretada por las glándulas bulbouretrales o de Cowper, carece de espermatozoides y su consistencia es mucosa.[8]
- Fracción previa. Representa el 13-33% del eyaculado, procede de la próstata y su consistencia es la de un fluido; su pH es ácido por la presencia de fosfatasa alcalina y ácido cítrico. También carece de espermatozoides.[8]
- Fracción principal. Procede del epidídimo y de los vasos deferentes, su consistencia es líquida o gelatinosa y representa la fracción más rica en espermatozoides.[8]
- Fracción terminal. Procede de las vesículas seminales, su consistencia es gelatinosa y cuenta con espermatozoides, aunque la mayoría de estos carecen de movilidad; representa el 50-80% del total eyaculado, siendo la fracción más abundante y que más aporta al volumen de la muestra. Su pH es alcalino y es rica en fructosa.
Eyaculación precoz
La falta de control sobre la eyaculación (y específicamente, sobre el llamado «reflejo eyaculatorio») ha sido definido por varios expertos como eyaculación precoz, que también ha sido caracterizado por «el corto tiempo de latencia eyaculatoria intravaginal» y «la insatisfacción sexual».[9]
Véase también
Referencias
- ↑ a b Christophe L. Hugonnet, Dominik BÖHLEN & Hans-Peter SCHMID (2002) Le profil éjaculatoire : une pression de 5 mètres H2O au niveau du col vésical lors de l’éjaculation Archivado el 11 de octubre de 2016 en Wayback Machine. ; Progrès en Urologie, 12, 1240-1243, PDF, 4 pages
- ↑ Dallaire, Y. (2014). La sexualité de l'homme après 50 ans. Jouvence Pratiques (extraits avec Google Livres).
- ↑ Alarie, P., & Brouillette, D. (2008) Le traitement de l’éjaculation précoce: l’état de la question en 2008 ; Congrès international de médecine sexuelle francophone Montréal ; 18 septembre 2008 (Diaporama 74 pages).
- ↑ Richardson, Daniel; Goldmeier, David (19 de septiembre de 2019). «Recommendations for the management of retarded ejaculation: BASHH Special Interest Group for Sexual Dysfunction». International Journal of STD & AIDS (en inglés) (Enero de 2006) 17: 7-13. Consultado el 19 de septiembre de 2019.
- ↑ Walter F. Boron, Emile L. Boulpaep, (2005). Medical Physiology: A Cellular and Molecular Approach. Philadelphia, PA: Elsevier/Saunders. ISBN 1-4160-2328-3.
- ↑ Padubidri; Daftary (2011). Shaw's Textbook of Gynaecology (15th edición). p. 204. ISBN 978-81-312-2548-6.
- ↑ "Swimming Toward Conception: The Semen Analysis," Focus on Fertility, American Infertility Association and Organon Pharmaceuticals USA Inc.
- ↑ a b c Hebles, María; Dorado, Monica; Gallardo, Miguel; González-Martínez, Mercedes; Sánchez-Martín, Pacual (4 de marzo de 2015). «Seminal quality in the first fraction of ejaculate». Systems Biology in Reproductive Medicine (en inglés) 61 (2): 113-116. ISSN 1939-6368. doi:10.3109/19396368.2014.999390. Consultado el 9 de enero de 2020.
- ↑ Cardona Maya, Walter (2010). «Definición actual y tratamiento de la eyaculación precoz». En scielo.isciii.es, ed. Andrología - Arch. Esp. Urol. pp. 53-55. Consultado el 20 de noviembre de 2014.
Enlaces externos
 Wikimedia Commons alberga una galería multimedia sobre Eyaculación.
Wikimedia Commons alberga una galería multimedia sobre Eyaculación.